Ophtalmologie : Quel est votre diagnostic ?
Dr Thomas DULAURENT, Dr Pierre-François ISARD (CHV Saint-Martin)
Un chat bengale femelle de 6 mois a été présenté en consultation d’ophtalmologie pour une suspicion de corps étranger incarcéré dans la cornée de l’œil droit, associée à de la douleur, depuis quelques jours. Le vétérinaire traitant avait mis en place un traitement local à base d’antibiotiques (Néomycine et polymyxine B), et un traitement général à base d’antibiotiques et d’antiinflammatoires stéroidiens (Amoxicilline/acide clavulanique, Predisolone). La chatte vivait en intérieure, n’avait pas accès au jardin. Des plantes d’ornement étaient présentes dans le foyer. Aucun autre animal ne partageait le foyer avec le patient. Les vaccins étaient à jour.
Examen clinique :
L’examen clinique général n’a pas révélé d’anomalie. Le comportement exploratoire de la chatte était normal. Les tests visuels étaient positifs avec une réponse positive à la menace et à l’éblouissement des deux côtés. Les réflexes photomoteurs étaient présents des deux côtés de façon normale. L’examen de l’œil gauche n’a pas révélé d’anomalie. La chatte de manifestait aucune douleur à droite au moment de l’examen. L’examen des annexes n’a révélé aucune anomalie. L’examen de la cornée a confirmé la présence d’un corps étranger, de très petite taille, enchâssé dans le stroma cornéen en région paracentrale dorsale (Photographie 1). Le corps étranger était linéaire, de couleur noire. L’examen en lampe à fente sur le patient vigile n’a pas permis de préciser la profondeur ni la nature du corps étranger.
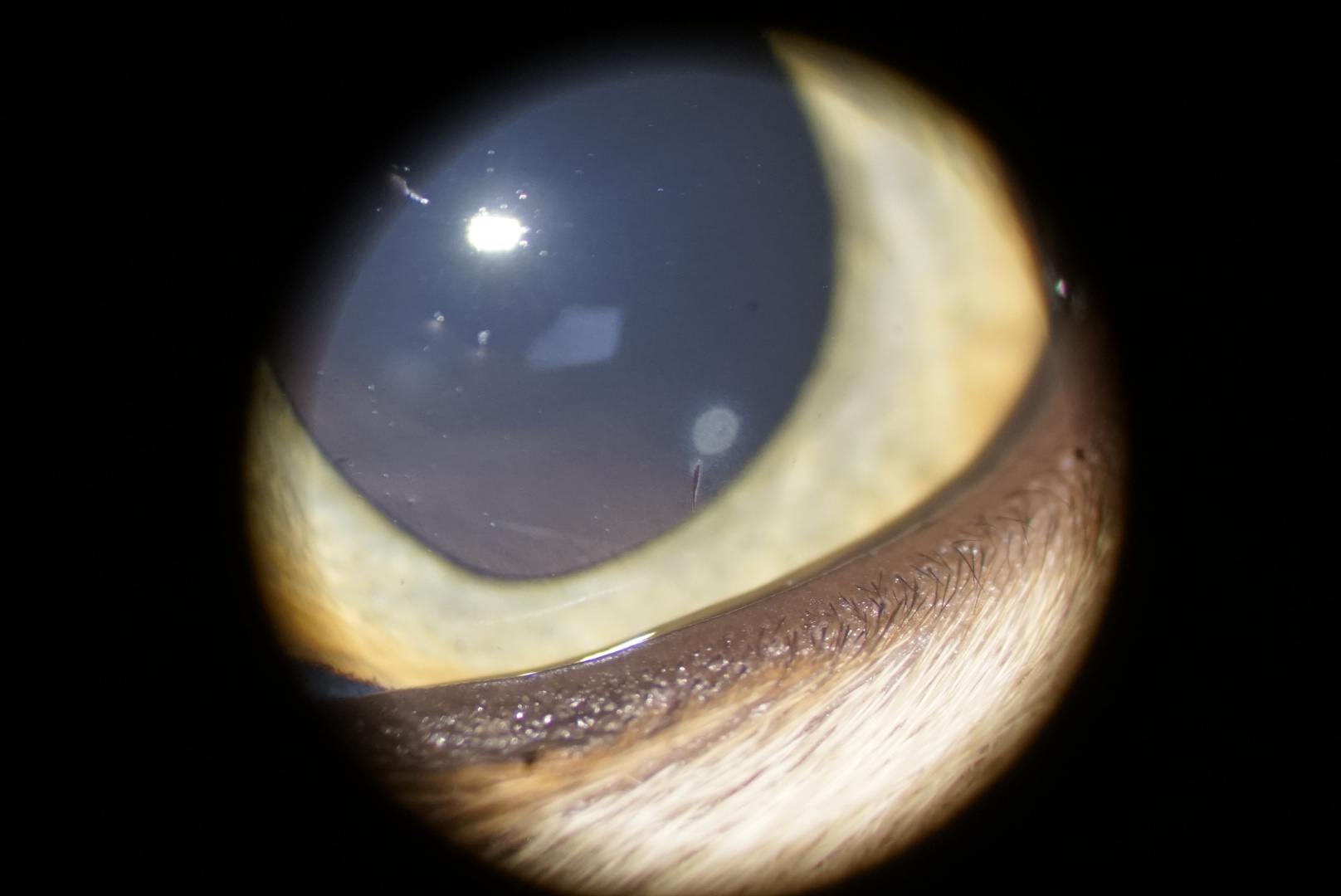
Aucune réaction inflammatoire de l’uvée n’était visible. L’examen du cristallin après dilatation pupillaire n’a révélé aucune anomalie. Le segment postérieur était normal.
Le test à la fluorescéine était négatif. La pression intraoculaire, mesurée par tonométrie à rebond, était de 17 mm Hg des deux côtés. Le test de Schirmer était normal.
Hypothèses diagnostiques :
La nature du corps étranger n’ayant pas pu être déterminée à l’examen en lampe à fente, les hypothèses émises correspondaient aux mœurs du patient :
- Corps étranger végétal : écorce ou fragment végétal provenant d’une plante d’ornement du foyer.
- Cil ou poil incarcéré dans la cornée.
Examens complémentaires :
Une échographie oculaire très haute fréquence a été réalisée sous anesthésie générale (injection intramusculaire d’un mélange de médétomidine et de kétamine, anesthésie locale par 3 instillations de chlorhydrate d’oxybuprocaïne et injection sous cutanée de sulfate de morphine à la dose de 0.1 mg/kg) afin de déterminer la profondeur exacte du corps étranger. Ce dernier était tellement petit que l’image échographique n’a pas permis de le localiser.
Traitement :
Devant le fort risque de pénétration du corps étranger en chambre antérieure par migration, et malgré l’amélioration récente du confort du patient, une opération consistant en l’ablation du corps étranger a été réalisée dans le même temps anesthésique.
Après positionnement du patient en décubitus dorsal, nettoyage chirurgical de la surface du globe oculaire à l’aide d’une solution de povidone iodée diluée à 1%, et mise en place d’un champ fenêtré, le globe oculaire a été maintenu en place par un fil de traction (Prolène 5-0) positionné sous la membrane nictitante afin d’éviter la bascule.
La cornée a été incisée dans la zone du corps étranger à l’aide d’un couteau 45°. Les lèvres de la kératotomie ainsi créée ont été mobilisées à l’aide d’une pince de Bohn afin d’atteindre le corps étranger, sans succès. Après plusieurs tentatives d’extraction à l’aide d’une aiguille de 30G, le corps étranger s’est avéré profondément enchâssé dans la cornée, de sorte que sa pointe pénétrait en chambre antérieure. La kératotomie a donc été approfondie jusqu’à perforer complètement la cornée. Une injection de gel chirurgical viscoélastique (Acide Hyaluronique 1.6%, Ophteis Bio) a été réalisée par le limbe sclérocornéen à l’aide d’une aiguille de 25G. Le corps étranger était visible sur la lèvre médiale de la cornée et a pu être retiré à l’aide d’une pince à commande distale de Tano. La kératotomie a été suturé à l’aide de 3 points simples au Vicryl 9-0 après élimination du viscoélastique.
Le traitement post opératoire a consisté en l’administration locale et générale d’antibiotiques et d’antiinflammatoires (Maxidrol Collyre TiD, 2 semaines, Clavaseptin 62.5, ½ comprimé PO BID 10 jours, Dermipred 5, ½ comprimé PO SID une semaine, puis un jour sur deux une semaine supplémentaire), et d’atropine par voie locale (Atropine Collyre 1%, TiD le premier jour puis Sid 3 jours).
Le corps étranger a été placé sous microscope optique pour analyse. Il était de forme triangulaire avec une pointe très aigue, et possédait des barbelures sur un seul côté. Les caractéristiques physiques de corps étranger étaient très fortement compatibles avec un dard d’abeille (photographie 2).
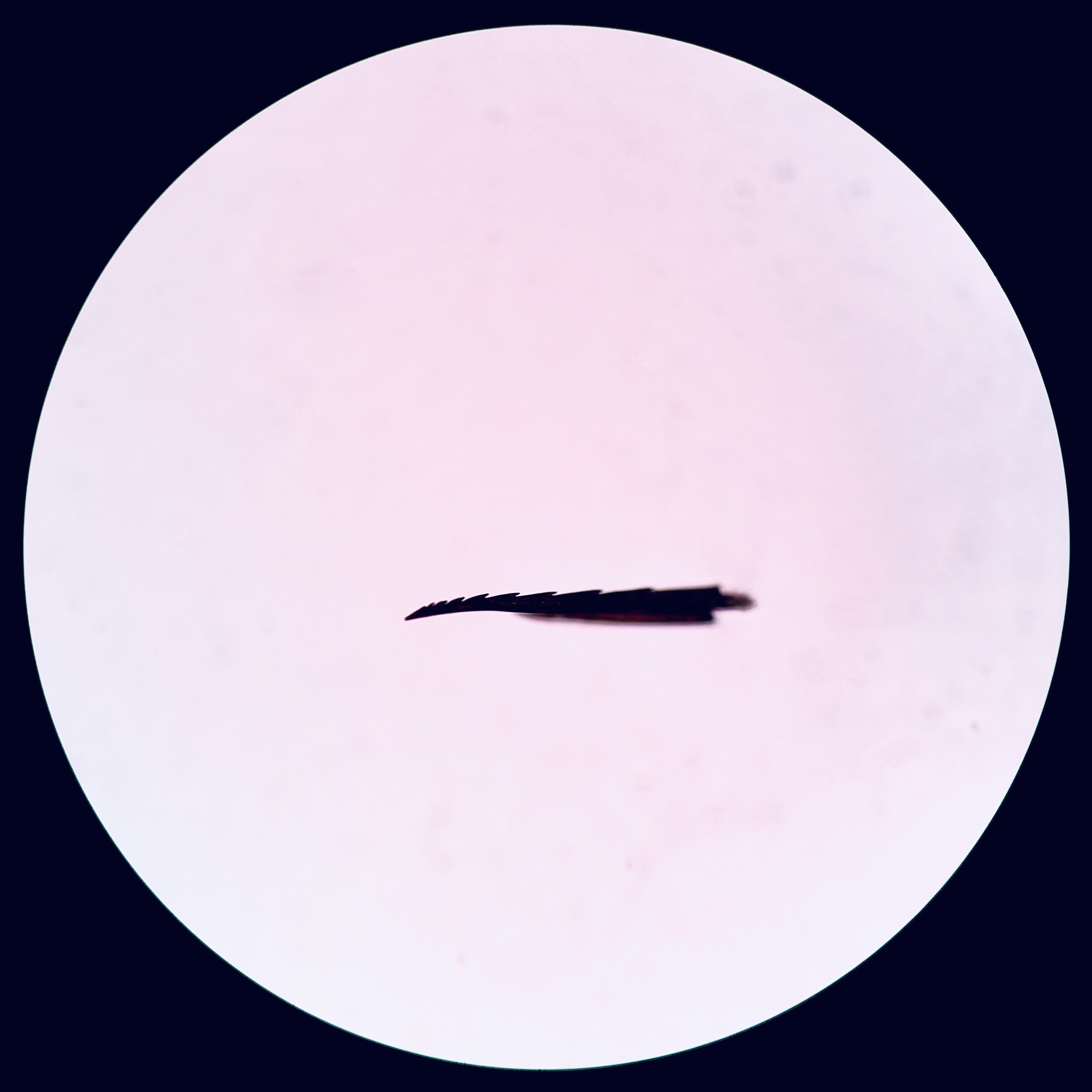
Suivi :
La visite de contrôle réalisée une semaine après l’intervention a révélé la présence d’une discrète taie cicatricielle secondaire à la kératotomie perforante. Le confort du patient était bon et l’uvée ne présentait aucun signe d’inflammation.
DISCUSSION
Les corps étrangers cornéens sont des motifs de consultation assez fréquents en ophtalmologie vétérinaire. Un rapport récent a étudié de façon précise les caractéristiques épidémiologiques des affections cornéennes par corps étrangers chez le chien (Tetas). A notre connaissance, aucun rapport semblable n’a été réalisé dans l’espèce féline, très probablement en raison du comportement et des mœurs du chat par rapport au chien. L’étude de Tetas montre en effet que les chiens jeunes de moins de 5 ans et les chiens de travail, de race Springer Anglais et Labrador Retriever, sont les plus souvent concernés. Dans le cas présenté ici, il s’agissait d’un chat jeune, au comportement très joueur. L’hypothèse la plus probable est une piqûre survenue alors que le sujet tentait de jouer avec l’abeille, élément volant représentant très certainement un attrait considérable pour un jeune chat.
Les corps étrangers les plus souvent rencontrés en ophtalmologie vétérinaire sont les corps étrangers végétaux. Le patient de notre étude était en contact avec des plantes d’ornement, mais ne sortait pas. La propriétaire ne rapportait pas d’évènements particuliers susceptibles d’avoir entrainé la présence d’un corps étranger végétal sur la cornée du chat. Le fait que le chat ne sorte pas rendait les autres hypothèses peu probables, de sorte que l’hypothèse d’un corps étranger végétal a quand même été retenue.
C’est bien l’examen du corps étranger après ablation qui a permis d’en déterminer la nature. L’aspect du corps étranger était caractéristique d’un dard d’abeille ouvrière, avec une forme triangulaire acérée, munie de nombreuses barbelures permettant au dard de se ficher dans un tissu et de ne pouvoir progresser que vers l’avant, à la manière d’un harpon ou d’un hameçon. Les dards des autres hyménoptères (guêpes, frelons) sont différents et présentent un aspect pointu, grossièrement conique, et sans barbelures. Ils sont lisses et d’avantage utilisés comme outil de chasse. Ils permettent aux insectes d’injecter le venin à la manière d’une aiguille.
A notre connaissance, la littérature vétérinaire ne rapporte pas de cas de dard d’abeille enchâssé dans la cornée chez le chat ou le chien. Ces situations ont toutefois fait l’objet de quelques rapports en ophtalmologie humaine. Chez l’être humain, les piqûres d’abeille dans la cornée sont décrites comme des formes peu fréquentes de trauma oculaire caractérisées par des complications infectieuses, toxiques et immunitaires, ajoutées au délabrement tissulaire lié à la pénétration du dard lui-même (rai). La réponse de l’œil à la pénétration du dard est très variable, et va de la conjonctivite et de la réaction cornéenne bénigne, à l’implication des autres structures oculaires comme l’uvée, le cristallin, le nerf optique et les muscles extraoculaires.
Deux facteurs semblent influencer la sévérité des signes associés.
- Le principal serait l’implication de la poche à venin, associée au dard. En effet, la forme même du dard, muni de barbelures, fait que lorsque l’abeille pique, le dard pénètre dans le tissu et s’y ancre. Lorsque l’insecte se retire, l’aiguillon reste dans le tissu avec une partie de l’abdomen: la poche à venin. Les muscles qui entourent le sac à venin continuent de se contracter et libèrent encore le venin pendant 30 à 60 secondes. Lorsque seul l’aiguillon est présent et que la poche à venin s’en détache au moment de la piqûre, les effets néfastes sont mineurs. Ces effets seraient liés au traumatisme par pénétration et au peu de venin déjà présent dans l’aiguillon (Gilboa, ref 5 de l’article d’acieri). Chez certains patients, le dard peut ensuite devenir complètement inerte et persister dans les structures oculaires (cornée, chambre antérieure et cristallin), sans provoquer de signes pendant des mois voire des années (Giboa, Acieri). A l’inverse, lorsque le sac à venin reste adhérent à l’aiguillon et peut libérer son contenu, les conséquences sont beaucoup plus importantes. Le venin des hyménoptères est en effet composé d’amines biologiques, de peptides à faible poids moléculaire et d’enzymes (hyaluronidase, phospholipase A, lipase, phosphatases acides et basiques, estérases et phosphodiéstérases (palmas MS, ref 11 de l’article d’arcieri). Le venin d’abeille possède aussi de la meillitin, une substance ayant une grande affinité avec les membranes cellulaires, provoquant une destruction des liaisons entre les phospholipides qui la composent, et ainsi la lyse cellulaire des kératocytes. Cette lyse cellulaire serait responsable de l’afflux de polynucléaires neutrophiles par chimiotactisme, et de l’aspect blanchâtre de la cornée décrit dans certains cas dans le voisinage du dard (Smolin G, ref 6 de l’article d’acieri). S’en suivent alors les effets toxiques et immunitaires sur la cornée, l’uvée, le cristallin, expliquant certaines présentations très graves décrites chez l’être humain (opacités cristalliniennes, kératopathie bulleuse, atrophie de l’iris, hypopion, précipités rétrocornéens, ulcères cornéens, endophtalmie).
- Le deuxième facteur, beaucoup plus difficile à évaluer, serait lié au genre d’abeille où d’hyménoptère impliqué. La composition du venin étant très variable d’un genre à l’autre, et certain venins étant réputés beaucoup plus toxiques que d’autres. Les piqures de guêpes seraient par exemple beaucoup plus graves que les piqûres d’abeille (Acieri).
Chez le chat de notre étude, seul le dard a été identifié, sans sac à venin, expliquant probablement l’absence de manifestations inflammatoires associées. Le peu de venin présent dans le dard, combiné à la pénétration du dard dans la cornée ont vraisemblablement provoqué la lésion blanchâtre, témoin d’un infiltrat cellulaire localisé. La présence des barbelures du dard expliquent la difficulté à extraire le corps étranger de la cornée et son cheminement vers l’intérieur de l’œil dans la chambre antérieure. Sa petite taille a représenté une difficulté supplémentaire.
Chez l’être humain, l’attitude à adopter lors de piqûre d’abeille dans la cornée ne fait pas l’objet d’un consensus. Certains auteurs conseillent de laisser le dard en place lorsqu’il n’est pas associé au sac à venin, estimant que l’exosquelette chitineux est inerte, et peu susceptible de provoquer une inflammation des tissus en cas de rétention. Selon les mêmes auteurs, l’extraction du corps étranger risquerait de libérer encore d’avantage de venin par la pression exercée sur le sac au moment de la préhension. Enfin l’extraction d’un dard muni de barbelure serait plus susceptible de blesser mécaniquement la cornée. Néanmoins dans la littérature d’ophtalmologie humaine, le dard a été retiré dans 77% des cas. Les techniques utilisées comprenaient l’extraction à l’aiguille, à la pince, par guidage par endoillumination, ou par différents types de kératectomie, avec des succès variables. Indépendamment de la décision de supprimer le corps étranger ou de le laisser en place, un suivi régulier est recommandé sur une longue période afin d’identifier d’éventuelles complications et de les prendre en charge rapidement.
Dans notre cas, nous n’avons pas pu identifier la nature du corps étranger avant son retrait, de sorte que la présence ou l’absence du sac à venin n’a pas conditionné le niveau de prise en charge. L’inflammation associée à la présence du corps étranger était mineure. Le traitement médical prescrit suite à l’ablation du corps étranger était donc principalement ciblé sur le risque sceptique et sur la douleur et l’inflammation liées au geste chirurgical. Chez l’être humain, le traitement médical prescrit correspond aux différents degrés d’inflammation et d’infection associés à la présence du corps étranger (dard et surtout sac à venin). L’utilisation d’antiinflammatoires stéroïdiens, de cycloplégiques et d’antibiotiques est largement évoquée.
La présence d’un dard d’hyménoptère dans la cornée est phénomène rare. Dans le cas présenté ici, les conséquences semblaient mineures pour le patient, notamment en raison de l’absence du sac à venin. Selon la littérature, les lésions associées auraient pu être beaucoup plus graves. C’est pourquoi outre le retrait du corps étranger, un suivi régulier est conseillé afin de prendre en charge d’éventuelles complications cornéennes, uvéales ou rétiniennes.
RÉFÉRENCES BIBLIOGRAPHIQUES
- Ahmed M, Lee CS, McMillan B, Jain P, Wiley L, Odom JV, Leys M. Predicting visual function after an ocular bee sting. Int Ophthalmol. 2019; 39 (7): 1621-1626.
- Arcieri ES, França ET, de Oliveria HB, De Abreu Ferreira L, Ferreira MA, Rocha FJ. Ocular lesions arising after stings by hymenopteran insects. Cornea. 2002 Apr; 21(3): 328-30.
- Bhalerao SA, Singh P, Rani PK, Rathi V. The sting of a honey bee: An unusual subconjunctival foreign body. Indian J Ophthalmol. 2017 Nov; 65(11): 1226-1228.
- Caça I, Ari S, Ulü K, Ayata A. Bee sting of the cornea: a case study and review of the literature. Ann Ophthalmol (Skokie). 2006 Spring; 38(1): 77-9.
- Chauhan D. Corneal honey bee sting: endoilluminator-assisted removal of retained stinger. Int Ophthalmol. 2012 Jun; 32(3): 285-8.
- Chaurasia S, Muralidhar R. Retained bee stinger in the tarsal plate. Int Ophthalmol. 2011 Apr; 31(2): 111-2.
- Chuah G, Law E, Chan WK, Ang CL. Case reports and mini review of bee stings of the cornea. Singapore Med J. 1996 Aug; 37(4): 389-91.
- Costa D, Esteban J, Sanz F, Vergara J, Huguet E. Ocular lesions produced by pine processionary caterpillar setae (Thaumetopoea pityocampa) in dogs: a descriptive study. Vet Ophthalmol. 2016 Nov; 19(6): 493-497.
- Delgado E. Endophthalmitis due to an intra-ocular linear foreign body in a cat. JFMS Open Rep. 2015 Jun 1; 1(1): 20551169155850.
- Fard AM, Pourafkari L, Nader ND. Cornea bee sting. QJM. 2015; 108(11): 911.
- Gerkowicz M, Matysik A, Gruszecka-Gerkowicz R. Bee sting of the cornea–a case report. Klin Oczna. 2005; 107(4-6): 379-81.
- Gilboa M, Gdal-On M, Zonis S. Bee and wasp stings of the eye. Retained intralenticular wasp sting: A case report. Br J Ophthalmol. 1977 Oct; 61(10): 662-4.
- Gürlü VP, Erda N. Corneal bee sting-induced endothelial changes. Cornea. 2006 Sep; 25(8): 981-3.
- Grüb M, Mielke J, Schlote T. Bee sting of the cornea – a case report. Klin Monbl Augenheilkd. 2001 Nov; 218(11): 747-50.
- Gudiseva H, Uddaraju M, Pradhan S, Das M, Mascarenhas J, Srinivasan M, Prajna NV. Ocular manifestations of isolated corneal bee sting injury, management strategies, and clinical outcomes. Indian J Ophthalmol. 2018 Feb; 66(2): 262-268.
- Hammel N, Bahar I. Descemet-stripping automated endothelial keratoplasty after bee sting of the cornea. J Cataract Refract Surg. 2011 Sep; 37(9): 1726-8.
- Jain V, Shome D, Natarajan S. Corneal bee sting misdiagnosed as viral keratitis. Cornea. 2007 Dec; 26(10): 1277-8.
- Limaiem R, Chaabouni A, El Maazi A, Mnasri H, Mghaieth F, El Matri L. Ocular lesions after bee sting of the cornea. A case report. J Fr Ophtalmol. 2009 Apr; 32(4): 277-9.
- Lin PH, Wang NK, Hwang YS, Ma DH, Yeh LK. Bee sting of the cornea and conjunctiva: management and outcomes. Cornea. 2011 Apr; 30(4): 392-4.
- Olivo Payne A, Chong E. Bee sting to the cornea: toxic effects and management. Med J Aust. 2018 Aug 20; 209(4): 155.
- Rai RR, Gonzalez-Gonzalez LA, Papakostas TD, Siracuse-Lee D, Dunphy R, Fanciullo L, Cakiner-Egilmez T, Daly MK. Management of Corneal Bee Sting Injuries. Semin Ophthalmol. 2017; 32(2): 177-181.
- Ramappa M, Dhakal R, Chaurasia S. Oval sign: A retained bee stinger. Indian J Ophthalmol. 2018 Oct; 66(10): 1466-1467.
- Siddharthan KS, Raghavan A, Revathi R. Clinical features and management of ocular lesions after stings by hymenopteran insects. Indian J Ophthalmol. 2014 Feb; 62(2): 248-51.
- Smith DG, Roberge RJ. Corneal bee sting with retained stinger. J Emerg Med. 2001 Feb; 20(2): 125-8.
- Teoh SC, Lee JJ, Fam HB. Corneal honeybee sting. Can J Ophthalmol. 2005 Aug; 40(4): 469-71.
- Tetas Pont R, Matas Riera M, Newton R, Donaldson D. Corneal and anterior segment foreign body trauma in dogs: a review of 218 cases. Vet Ophthalmol. 2016 Sep; 19(5): 386-97.
- Wiwatwongwana D, Jariyapan N, Wiwatwongwana A. Eyelid bee sting with late migration onto the cornea after primary removal: the mystery of the bee stinger. Arch Ophthalmol. 2012 Mar; 130(3): 392-3.
- Yildirim N, Erol N, Basmak H. Bee sting of the cornea: a case report. Cornea. 1998 May; 17(3): 333-4.
